- ОМС — путь к бесплатной медицине
- Кто может получить полис
- Оформляем полис ОМС
- Виды полисов ОМС
- Какие права дает медицинский полис ОМС и как ими воспользоваться
- Что собой представляет федеральный фонд обязательного медицинского страхования (ФФОМС)
- Правовое регулирование
- Задачи и направления деятельности ФФОМС
- Источники доходов и статьи расходов средств фонда
- Возможности граждан, застрахованных в системе
- Базовая программа ОМС в 2021 году
- Диагностика по полису ОМС
- Какие операции можно сделать по ОМС
- Операции на глаза
- Исправление перегородки носа
- Удаление желчного пузыря
- Операция Мармара
- Операции на венах
- Операции на позвоночнике
- Операция при грыже
- Урологические операции
- Операции на мениске
- Бариатрические операции
- Другие операции
- Кто может получать бесплатные медицинские услуги?
- Где можно проходить лечение на бесплатной основе
- Высокотехнологичная медицинская помощь
- Сроки ожидания ВМП
- Профили ВМП
- Шаг 1. Обратитесь к лечащему врачу за направлением на госпитализацию
- Шаг 2. Соберите комплект документов
- Шаг 3. Дождитесь оформления талона на ВМП
- Что такое ожирение и чем оно опасно
- Кто может получить квоту на бариатрию?
- Особенности бариатрических операций
- Как получить направление на операцию по ОМС
- Чтобы получить квоту на бариатрическую операцию нужно:
- Нужно ли доплачивать за оказание услуг
- Где можно проходить лечение по ОМС
- Получится ли сделать операцию бесплатно в коммерческих клиниках
- Можно идти в любую частную клинику?
- Какие нужны документы
- Какие услуги оказывают
- Есть ли какие-то «подводные камни?»
- За что придется доплатить
- В чем интерес у платных клиник?
- Что делать при отказе в бесплатном обслуживании
- Как сделать операцию по ОМС бесплатно
- Выбрать больницу
- Выбрать врача
- Какие документы нужны
- Осложнения после операции по ОМС
- Способы удаления липом
- Преимущества лазерного удаления
- Как проходит операция и послеоперационный период?
- Способы экономить на операции по замене хрусталика
- По полису ОМС
- Как получить квоту
- Получение квоты на операцию в течение короткого времени: возможно ли это?
- Перечень офтальмологических услуг и операций, выполняемых бесплатно
- Перечень лиц, которым может быть проведена бесплатная операция на глаза по полису ОМС
- При каких офтальмопатологиях выдается квота на операцию на глазах?
- Как можно сэкономить на операции по удалению катаракты?
- Стационар кратковременного пребывания
- Реабилитация после операции
- Можно ли сразу сделать операцию на обоих глазах
- Нужны ли дополнительные затраты на операцию
- В каких случаях проводят удаление варикоза по полису ОМС
- Необходимые документы
- Виды операций, проводимых на льготных условиях
- Что делать, если отказали
- Что делать, если отказывают в лечении при наличии полиса?
- Какие процедуры точно нельзя получить бесплатно
- Восстановление после операции
- Санаторно-курортное лечение
- Что делать, если отказывают в санаторно-курортном лечении
- Заключение
ОМС — путь к бесплатной медицине
С понятием полис обязательного медицинского страхования, наверное, знаком каждый гражданин России. Однако не все подробно изучают вопрос, а для чего же нужен этот документ. Как мы выяснили у юриста, полис ОМС нужен для того, чтобы россиянин мог без проблем прикрепиться к определенной поликлинике по месту жительства и в дальнейшем именно в нее обращаться за врачебной помощью.
Выдают эти полисы не так уж долго — первые документы попали в руки к россиянам всего-то 1 мая 2011 года. Однако за эти девять лет уже многие смогли воспользоваться услугами врачей совершенно бесплатно именно благодаря этим полисам. Сейчас у каждого гражданина нашей страны имеется бумажный или пластиковый полис. Отличия заключаются только в форме и дизайне. На новых пластиковых карточках красуется триколор и, конечно же, государственный герб. Кстати, с 2020 года любой может перевести бумажный носитель на пластиковый, ведь это удобней.
Кто может получить полис
Если вы задавались вопросом, почему же к вам во время ОРВИ приезжает врач, а скорая спешит после первого же звонка, то вот вам ответ — у вас есть ОМС. Именно этот полис позволяет россиянам получать медицинскую помощь на всей территории страны.
По словам юриста, Федеральный закон определяет категории граждан, которые могут претендовать на получение документа.
Перечень указан довольно объемный:
- в первую очередь это люди, у которых имеется официальное трудоустройство в одной из российских компаний. К этой же категории относятся и сами владельцы этих фирм, их соучредители и бизнес-партнеры;
- безработные граждане;
- безработные пенсионеры;
- россияне, не достигшие возраста 18 лет;
- студенты российских вузов с очной формой обучения;
- граждане, которые ухаживают за пенсионером или за инвалидом;
- россияне, оформившие на себя опекунство над ребенком;
- самозанятые или граждане, которые занимаются частной практикой.
Оформляем полис ОМС
В процедуре оформления полиса обязательного медицинского страхования нет ничего сложного. Благодаря цифровизации всех сервисов заявление на его оформление можно подать не выходя из дома — на портале «Госуслуги». Также его можно получить в заранее выбранной страховой компании или поликлинике по месту прописки, указанной в паспорте.
Для оформления полиса в Интернете вам нужно:
- выбрать страховую компанию, которая оказывает услуги, связанные с ОМС;
- заполнить заявление;
- предоставить все паспортные данные и сведения со СНИЛС.
Через 30 дней вы получите заветный полис. А чтобы не оставаться без помощи врачей во время ожидания документа, сервис предоставит временную версию полиса, которая будет действовать именно в этот период.
Виды полисов ОМС
Кроме выбора СК и поликлиники приходится решать, какой полис ОМС приобрести. Существует 3 формы полиса:
- на бумажном носителе со штрих-кодом;
- в виде электронной чипованной пластиковой карточки;
- в виде УЭК (универсальной электронной карточки).
Все три вида полиса дают одинаковые возможности лечения. УЭК содержит информацию не только о полисе ОМС, но и заменяет СНИЛС, банковскую карту, проездной и является носителем цифровой подписи. Поучить электронную карту можно только в специальных пунктах. Ее удобство состоит в отсутствии необходимости ее продления.
С 2011 года начался переход на новую форму бумажного полиса, но документы старого образца принимаются наравне с новыми.
Какие права дает медицинский полис ОМС и как ими воспользоваться
Помимо договора ОМС можно оформить полис добровольного страхования (ДМС), который охватывает более широкий спектр страховых случаев. В России мало кто из физических лиц оформляет такие договоры, чаще они являются групповыми и заключаются администрацией работодателя. ДМС осуществляется на платной, договорной основе по Гражданскому кодексу, а ОМС – бесплатно и в силу федерального закона. Если у человека есть сомнения, стоит ли заключать персональный платный договор ДМС, ему следует четко представлять все возможности системы ОМС.
Не многие знают, как отстоять свои права, которые у него есть как у владельца полиса, а страховые организации большинство воспринимает как собирателей денег. На самом деле их важнейшими функциями являются экспертиза лечения и защита прав застрахованных. Поэтому страховые компании и фонды обязательного страхования решают большинство спорных вопросов, возникающих между медицинскими организациями и владельцами полисов. Более того, ряд вопросов может быть обжалован в судебном порядке.
Что собой представляет федеральный фонд обязательного медицинского страхования (ФФОМС)

Федеральный фонд ОМС — это некоммерческое государственное учреждение, основанное на базе имущественных взносов, которое реализует финансовую политику в области ОМС. Внебюджетная организация создана для финансирования медицинского обслуживания населения Российской Федерации. Фонд – финансово-кредитная организация, которая обеспечивает финансами затраты на медицинские услуги, оказываемые гражданам в стране.
Федеральный фонд обязательного медицинского страхования является связующим элементом между государством и застрахованным населением РФ. Проще говоря, Фонд оплачивает медицинское обслуживание пациентов, обратившихся за помощью в лечебные учреждения, проводит аудит финансовых потоков и весь процесс медицинского страхования.
Правовое регулирование
Деятельность самостоятельной организации в области медицинского страхования регламентируют следующие нормативно-правовые документы:
- Конституция Российской Федерации ст. 41 (подготовлены изменения в эту статью, которые вступят после утверждения поправок в ГК);
- Налоговый Кодекс РФ ст. 294.1;
- Бюджетный Кодекс РФ ст. 144.
- Федеральный Закон РФ «Об ОМС» №326-ФЗ, одобренный в последней редакции в 2010 г.;
- Федеральный Закон РФ «Об охране здоровья» №323-ФЗ;
- Федеральный Закон РФ «Об основах ОСС» «265-ФЗ.
Также деятельность учреждения регулируется Постановлениями Правительства, Приказами Министерства здравоохранения, Уставом, внутренними документами, иными нормативными актами.
Задачи и направления деятельности ФФОМС
Как государственная организация федеральный фонд обязательного медицинского страхования существует для реализации законодательных норм, регулирующих оказание бюджетных медицинских услуг. Иными словами, целью фонда является то, что каждый человек может претендовать на бесплатную врачебную помощь и регулировать исполнение этого требования. Спектр задач организации сформулирован в законодательных актах следующим образом:
- Финансовая поддержка гражданских прав на получение врачебной помощи в необходимом объеме на бесплатной основе;
- Организация денежных вливаний, которые служат для обеспечения стабильного положения системы обязательного медстрахования;
- Разработка новых и поддержка прежних программ, распределение приоритетов в области страхования;
- Распределение финансирования на реализацию целевых программ и проектов.
Выполнение данных задач осуществляется в рамках всей деятельности фонда, и его основные функции сводятся к следующему:
- Контроль и уравновешивание финансов, распределяемых для филиалов и подконтрольных фондов для реализации базовых задач;
- Регулирование размера отчислений, которые идут на поддержку программы ОМС;
- Выделение финансов на реализацию региональных программ, нацеленных на решение проблем, характерных для конкретной области или населенного пункта;
- Контроль регулярности перечисления взносов со стороны организаций и предпринимателей по разным уровням существующих фондов;
- Проверка расходов, контроль над целевыми затратами, что позволяет наиболее рационально тратить средства и не допустить утечки финансов;
- Создание и изменение методических инструкций для отлаженной работы и взаимодействия фондов и филиалов друг с другом;
- Внесение предложений по улучшению существующей системы, в том числе корректировка нормативно-правовых положений с целью усовершенствования качества работы;
- Контроль и корректировка аспектов базовой программы по обязательному страхованию для расширения спектра услуг;
- Подготовка аналитических отчетов и передача информации в правительственные структуры;
- Проведение учебных курсов для персонала для работы в сфере государственного медицинского страхования;
- Проверка нормативных документов и положений;
- Научно-исследовательские изыскания в медицинской страховой сфере;
- Сотрудничество с другими ассоциациями на международном мировом уровне, обсуждение острых проблем в сфере страхования жизни и здоровья;
- Разработка проекта о формировании фондового бюджета, составление и передача отчетности по реализации бюджетных денег.
Во исполнение установленных функций, ФОМС осуществляет аккумулирование финансовых средств для обеспечения финансовой устойчивости системы, выравнивание финансовых условий деятельности ТФОМС в рамках базовой программы ОМС путем направления ТФОМС финансовых средств на выполнение территориальных программ ОМС в рамках базовой программы ОМС, национальный проект «Здоровье», пилотный проект в субъектах Российской Федерации, направленного на повышение качества услуг в сфере здравоохранения.
Источники доходов и статьи расходов средств фонда
Расходование средств ФФОМС осуществляется исключительно на цели, определенные законодательством, регламентирующим его деятельность, в соответствии с бюджетом, утвержденным федеральным законом. Успешная работа ФФОМС напрямую связана с бесперебойным пополнением бюджета, и в качестве источников финансирования ОМС используются следующие субъекты:
- Юридические лица (компании, индивидуальные предприниматели), которые вносят страховые платежи за людей, числящихся в штате как сотрудники. Размер взноса составляет 3,6% от фонда по оплате, и из них 0,2% передается в федеральный ФОМС, а все остальное – в региональные подразделения. Из этого распределения можно увидеть, что большая часть выплачиваемых денег остается в региональных фондах;
- Бюджеты, которые перечисляют взносы на граждан, официально не трудоустроенных (несовершеннолетние, граждане на пенсии, безработные);
- Добровольные взносы, вносимые гражданами или организациями (спонсорская помощь, пожертвования и пр.);
- Инвестиции ФФОМС, когда организация использует имеющиеся свободные средства для вложения с целью получения краткосрочной или долгосрочной прибыли.
Российское законодательство определяет перечень категорий, в рамках которых расходуется бюджет фонда. Основными статьями расходов (на них выделяется свыше 60% средств бюджета) считаются оплата медицинских услуг, предоставляемых гражданам на бесплатной основе, зарплата сотрудников, занятых в сфере ОМС, финансирование страховых компаний и здравоохранительных учреждений, содержание резервных (экстренных) фондов.
Возможности граждан, застрахованных в системе
Любой гражданин вправе претендовать на качественную бесплатную помощь врачей и медперсонала, и базовые права регулируются фондом ОМС. Работа организации позволяет претендовать на полноценную помощь на территории России и за пределами, а именно на получение экстренной врачебной помощи в стране и за рубежом, на выбор поликлиники, лечащих специалистов, методов терапии при наличии нескольких вариантов, на выбор страховой организации, оформляющей полис, а также на получение профессиональной помощи.
Базовая программа ОМС в 2021 году
В рамках Базовой программы оказываются следующие бесплатные медицинские услуги:
- первичная медико-санитарная помощь (плановое и неотложное обращение в поликлинику, в том числе лечение в условиях дневного стационара),
- специализированная медицинская помощь (в том числе высокотехнологичная),
- скорая медицинская помощь,
- паллиативная медицинская помощь.
Первичная медико-санитарная помощь это основа системы оказания медицинской помощи.
К ней относятся медицинские услуги:
- профилактика, диагностика, лечение заболеваний и состояний,
- медицинская реабилитация,
- наблюдение за течением беременности,
- формирование здорового образа жизни и санитарно-гигиеническое просвещение населения.
Специализированная медицинская помощь оказывается в условиях стационара (в том числе дневного), включает в себя профилактику, диагностику и лечение заболеваний и состояний, требующих использования специальных методов и сложных медицинских технологий, а также медицинскую реабилитацию. Высокотехнологичная медицинская помощь включает в себя применение новых сложных или уникальных методов лечения.
Скорая медицинская помощь оказывается гражданам в экстренной или неотложной форме вне медицинской организации, а также в амбулаторных и стационарных условиях при заболеваниях, несчастных случаях, травмах, отравлениях и других состояниях, требующих срочного медицинского вмешательства.
Паллиативная медицинская помощь оказывается в амбулаторных условиях, в том числе на дому, в условиях дневного стационара и стационарных условиях медицинскими работниками, прошедшими обучение по оказанию такой помощи.
Стационарное лечение при наличии полиса предусматривает срочную госпитализацию застрахованного лица, если обострилось его хроническое заболевание. Также стационар полагается беременным или недавно родившим женщинам, у которых были выявлены патологии, и лицам, лечение болезней которых требует постоянного врачебного наблюдения.
Перечень бесплатных услуг включает:
- оперативное вмешательство;
- диагностику;
- врачебные консультации;
- анализы;
- услуги в области стоматологии и гинекологии;
- иные обследования.
Диагностика по полису ОМС
Включает в себя следующие процедуры:
- ЭКГ;
- УЗИ щитовидной и молочной желез, органов малого таза;
- маммографию;
- флюорографию;
- рентген;
- МРТ и КТ;
- биопсию.
На бесплатной основе проводят иные процедуры диагностики. Для их получения необходимо направление от лечащего врача.
Какие операции можно сделать по ОМС
В перечень бесплатных хирургических операций вносят периодические изменения, направленные на расширение возможностей граждан по восстановлению здоровья путём, оперативного вмешательства. Обновленный список бесплатных операций направляют, зарегистрированным рамками ОМС медучреждениям и страховым компаниям. Информация является открытой.
Свободный доступ обеспечивается размещением на информационных стендах медучреждений, их сайтах, а также информированием, на консультациях лечащего доктора, какие операции делают бесплатно.
Перечень бесплатных операций по полису ОМС на 2021 год включает следующие вмешательства:
- Хирургические операции на глазах:
- при катаракте хрусталика глаза;
- вмешательство при косоглазии, в том числе страбизма у детей;
- травматической деформации сетчатки;
- глаукоме;
- выявление врожденных аномалий.
- Сентопластика (исправление перегородки носа), при следующих показаниях:
- нарушены дыхательные функции;
- отсутствие обоняния;
- отёчность слизистой;
- не стойкость к ОРВИ;
- не стандартное дыхание, храпение;
- чрезмерная сухость пазух, систематические боли.
- Удаление желчного пузыря при наличии холецистита, расстройствах функционирования (холестероз, желчнокаменных проявлений).
- Операция Мармара (болезни вен органов половой системы мужчин) при показаниях:
- варикоцеле второй и последующих стадий;
- невозможностью оплодотворения (спермовыделения);
- болезненные ощущения;
- эстетика;
- изменения мошоночной ткани.
- Артроскопия суставов.
- Операции на венах при венозных заболеваниях.
- Болезней области гинекологии.
- Грудного отдела (онкология, патологические изменения лёгких).
- Вальгуса стоп.
Представленный список, является не полным перечнем безвозмездных хирургических вмешательств допустимых, при наличии полиса ОМС. Однако вмешательства косметического характера (например: бариатрическая операция), к бесплатной медпомощи не относят.

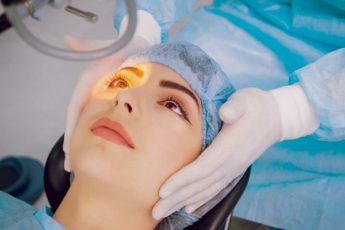
Операции на глаза
По полису ОМС проводят:
- хирургическое лечение глаукомы;
- реконструкцию глаза при травмах;
- устранение аномалий и пороков развития глаза (например, катаракты, косоглазия) и другие вмешательства.
Исправление перегородки носа
Сенопластика осуществляется при наличии следующих показаний:
- нарушение дыхательных функций;
- потеря обоняния;
- апноэ;
- отек слизистой оболочки и т.д.
Косметические дефекты не являются показанием для проведения этой операции по ОМС.
Удаление желчного пузыря
Наиболее распространёнными показаниями к проведению данной операции являются:
- холецистит;
- холестероз;
- образование камней в самом пузыре или его протоках.
Операция Мармара
Данная хирургическая манипуляция является основным способом устранения варикоцеле кровеносной системы мужских половых органов, которое сопровождается:
- бесплодием;
- болезненными ощущениями и дискомфортом в области мошонки.
Операции на венах
Самой востребованной является флебэктомия — удаление вен при их варикозной деформации, сопровождающейся ухудшением кровотока.
Операции на позвоночнике
Показаниями для таких вмешательств могут быть:
- сколиоз при искривлении позвоночника более чем на 40 градусов;
- травмы и переломы позвоночника;
- наличие горба;
- остеопороз и т.д.
Операция при грыже
Наличие полиса ОМС позволяет хирургическим путем избавиться от:
- грыж различных отделов позвоночника;
- паховых грыж;
- грыжи пупка и ряда других.
Урологические операции
На основании полиса ОМС осуществляют:
- удаление опухолей, кист органов мочеполовой системы;
- устранение камней в почках;
- хирургическое лечение недержания мочи и другие вмешательства.
Операции на мениске
Наиболее прогрессивной является артроскопия — высокотехнологичная операция на мениске коленного сустава с введением в его полость артроскопа, отличающаяся малой травматичностью.
Бариатрические операции
Такую помощь можно получить в рамках ОМС, но доступна она лишь пациентам, страдающим определёнными заболеваниями (например, диабетом второго типа).
Другие операции
Полис ОМС также гарантирует проведение:
- различных гинекологических операций;
- вмешательств в области сердца и сосудов;
- оперативного лечения онкозаболеваний;
- нейрохирургического лечения патологии сосудов и опухолей мозга;
- стоматологические услуги.
Данный перечень является открытым и включает другие виды хирургических вмешательств. Однако косметологическую и эстетическую хирургию не относят к бесплатным видам медицинской помощи.
Кто может получать бесплатные медицинские услуги?

Обратиться в государственное медучреждение за бесплатной помощью могут все владельцы полиса ОМС.
При этом неважно, какой страховой документ у вас на руках – старого образца или нового. Вас должны принять в любом случае. Список услуг, оказываемых на безвозмездной основе, определяется базовой и территориальной (региональной) программами ОМС.
Формально вы не платите деньги за медпомощь, если у вас есть полис, даже если он давно просрочен. При этом поликлиника в любом случае получит оплату от страховщика, выдавшего вам страховой документ.
Средства страховой компании перечисляет ФОМС. Именно в фонд поступают ваши взносы на медицину, оплачиваемые работодателем.
Полис ОМС выдаётся:
- российским гражданам;
- беженцам;
- иностранцам, постоянно либо временно проживающим в нашей стране;
- должностным лицам и сотрудникам ЕАЭС в России;
- лицам без гражданства.
Бессрочный полис выдаётся только российским гражданам; остальным – документ, действующий до конца календарного года с возможностью продления.
Экстренная медицинская помощь должна быть оказана на безвозмездной основе всем нуждающимся, даже при отсутствии полиса.
Где можно проходить лечение на бесплатной основе
Медпомощь бесплатно по ОМС, указанные выше категории граждан, имеют право получить на территории всей страны, не зависимо от наличия регистрации по месту жительства, места пребывания или отсутствия таковых, в момент обращения.
Отношением к категории оказания медпомощи, связанной с проведением плановых операционных вмешательств, застрахованное лицо вправе выбрать любое профильное медучреждение на территории России, по его мнению, способное провести операцию с наилучшими результатами. При этом, медучреждение должно, установленным порядком, участвовать в системе ФОМС.
Лечебные учреждения (больницы, поликлиники и прочие) становиться участниками системы, после заключения договором о сотрудничестве с ОМС. При наличии квоты, отказать возможности проведения оперативного вмешательства при показаниях проведения операции они не могут.
Следует помнить, длительность срока ожидания плановой операции в ином регионе, как и по месту жительства больного, может занимать значительное время. Это связано со строгим квотированием операций, ввиду значительных финансовых затрат на её проведение, а также большого количества обращающихся пациентов.
При выборе медучреждения для плановой операции следует учитывать следующие:
- страховое покрытие распространяется лишь на проведение операции;
- качество работы практикующих хирургов примерно равное, как в поликлиниках столичных регионов, так и местных медучреждений, где в первом случае операции сопровождает совершеннейшее оборудование, во втором – опыт проведения множественных операций;
- время ожидания бесплатной операции, где больших городах оно может занимать длительное время (до года и более), за которое могут провоцироваться побочные явления, тогда как местной хирургии ожидание займёт срок до нескольких ближайших месяцев;
- стоимость оплаты услуг, не предусмотренных покрытием ОМС.
Немаловажное значение имеет возможность проконсультироваться в ходе послеоперационной реабилитации у хирурга, проведшего операцию. При нахождении медучреждения на значительном удалении предполагаются дополнительные денежные расходы.

Высокотехнологичная медицинская помощь
Получить бесплатную высокотехнологичную медпомощь имеют все граждане Российской Федерации без исключения. Главный критерий ее получения — медицинские показания.
Высокотехнологичная медицинская помощь (ВМП) является частью специализированной медицинской помощи и включает в себя применение новых сложных и (или) уникальных методов лечения, а также ресурсоемких методов лечения. (ст. 34 Федерального закона от 21 ноября 2011г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации»)
ВМП может быть оказана в дневном стационаре или стационаре круглосуточного пребывания.
Высокотехнологичная медицинская помощь оказывается с порядками (ст. 37 323-ФЗ, Приказ МЗ РФ от 29.12.2014 N 930н.) оказания медицинской помощи и на основании стандартов медицинской помощи, а также в соответствии с перечнем видов ВМП включенных в базовую программу ОМС и перечнем, не включенным в базовую программу.
Сроки ожидания ВМП
Сроки ожидания ВМП от установления диагноза до госпитализации могут составлять от нескольких дней до нескольких месяцев. Это зависит от следующих факторов:
- очередности в листе ожидания
- наличия свободных мест в той медицинской организации, куда выдает направление регион.
Профили ВМП
Центр оказывает высокотехнологичную медицинскую помощь по следующим профилям:
ОМС:
- Абдоминальная хирургия
- Акушерство и гинекология
- Гематология
- Нейрохирургия
- Онкология
- Торакальная хирургия
- Травматология и ортопедия
- Урология
Сверх ОМС:
- Нейрохирургия;
- Трансплантация;
- Онкология:
-
- Видеоэндоскопические внутриполостные и видеоэндоскопические внутрипросветные хирургические вмешательства, интервенционные радиологические вмешательства, малоинвазивные органосохранные вмешательства при злокачественных новообразованиях.
- Реконструктивно-пластические, микрохирургические, обширные циторедуктивные, расширенно-комбинированные хирургические вмешательства, в том числе с применением физических факторов при злокачественных новообразованиях.
- Комбинированное лечение злокачественных новообразований, сочетающее обширные хирургические вмешательства и лекарственное противоопухолевое лечение, требующее интенсивной поддерживающей и коррегирующей терапии.
- Комплексное лечение с применением стандартной химио- и (или) иммунотерапии (включая таргетные лекарственные препараты), лучевой и афферентной терапии при первичных острых и хронических лейкозах и лимфомах (за исключением высокозлокачественных лимфом, хронического миелолейкоза в стадии бластного криза и фазе акселерации), рецидивах и рефрактерных формах солидных опухолей.
- Дистанционная, внутритканевая, внутриполостная, стереотаксическая, радионуклидная лучевая терапия в радиотерапевтических отделениях, высокоинтенсивная фокусированная ультразвуковая терапия при злокачественных новообразованиях.
- Контактная лучевая терапия при раке предстательной железы с использованием I125.
- Комплексная и высокодозная химиотерапия (включая эпигеномную терапию) острых лейкозов, высокозлокачественных лимфом, рецидивов и рефрактерных форм лимфопролиферативных и миелопролиферативных заболеваний. Комплексная, высокоинтенсивная и высокодозная химиотерапия (включая лечение таргетными лекарственными препаратами) солидных опухолей, рецидивов и рефрактерных форм солидных опухолей у детей.
- Эндопротезирование, реэндопротезирование сустава, реконструкция кости с применением эндопротезов онкологических раздвижных и нераздвижных при опухолевых заболеваниях, поражающих опорно-двигательный аппарат у детей.
- Эндопротезирование, реэндопротезирование сустава, реконструкция кости при опухолевых заболеваниях, поражающих опорно-двигательный аппарат у взрослых.
Шаг 1. Обратитесь к лечащему врачу за направлением на госпитализацию
Медицинскими показаниями для направления на оказание ВМП является наличие у пациента заболевания и (или) состояния, требующих применения ВМП в соответствии с перечнем видов ВМП.
При наличии медицинских показаний к оказанию ВМП, лечащий врач медицинской организации, в которой пациент проходит диагностику и лечение в рамках оказания первичной специализированной медико-санитарной помощи и (или) специализированной медицинской помощи (далее — направляющая медицинская организация) оформляет направление на госпитализацию для оказания ВМП на бланке направляющей медицинской организации. Направление должно быть написано разборчиво от руки или в печатном виде, заверено личной подписью лечащего врача, личной подписью руководителя медицинской организации (уполномоченного лица), печатью направляющей медицинской организации и содержать следующие сведения:
1. Фамилия, имя, отчество (при наличии) пациента, дату его рождения, адрес регистрации по месту жительства (пребывания);
2. Номер полиса обязательного медицинского страхования и название страховой медицинской организации (при наличии);
3. Страховое свидетельство обязательного пенсионного страхования (при наличии);
4. Код диагноза основного заболевания по МКБ-10;
5. Профиль, наименование вида ВМП в соответствии с перечнем видов ВМП, показанного пациенту;
6. Наименование медицинской организации, в которую направляется пациент для оказания ВМП;
7. Фамилия, имя, отчество (при наличии) и должность лечащего врача, контактный телефон (при наличии), электронный адрес (при наличии).
Шаг 2. Соберите комплект документов
К направлению на госпитализацию для оказания ВМП потребуется приложить:
1. Выписку из медицинской документации, заверенная личной подписью лечащего врача, личной подписью руководителя (уполномоченного лица) направляющей медицинской организации, содержащую диагноз заболевания (состояния), код диагноза по МКБ-10, сведения о состоянии здоровья пациента. А также результаты лабораторных, инструментальных и других видов исследований, подтверждающих установленный диагноз и необходимость оказания высокотехнологичной медицинской помощи.
2. Копии следующих документов пациента:
- паспорт гражданина Российской Федерации;
- свидетельство о рождении пациента (для детей в возрасте до 14 лет);
- полис обязательного медицинского страхования пациента (при наличии);
- страховое свидетельство обязательного пенсионного страхования СНИЛС (при наличии);
- согласие на обработку персональных данных пациента и (или) его законного представителя.
3. Письменное заявление пациента (его законного представителя), в случае самостоятельного обращения пациента за оформлением Талона на ВМП, содержащее следующие сведения о пациенте:
- фамилию, имя и отчество;
- данные о месте жительства и/или месте пребывания;
- реквизиты документа, удостоверяющего личность и гражданство;
- почтовый адрес для направления письменных ответов и уведомлений;
- номер контактного телефона;
- электронный адрес (при наличии).
Шаг 3. Дождитесь оформления талона на ВМП
Так как существует перечень видов ВМП, которые включены в базовую программу ОМС и не включены в базовую программу ОМС, Ваши дальнейшие действия зависят от того, включен ли вид необходимой пациенту медпомощи в перечень ОМС.
* Посмотреть перечень видов медпомощи по ОМС можно в Постановлении Правительства РФ от 8 декабря 2017 г. № 1492 «О Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2018 год и на плановый период 2019 и 2020 годов».
Если небходимая медпомощь предусмотрена ОМС
Направление лечащего врача и пакет документов нужно отправить в ту медицинскую организацию, которая будет оказывать высокотехнологичную медпомощь (ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России). Это может сделать как сам пациент, так и направляющая медицинская организация. В случае если отправлять документы будет медицинская организация, она обязана сделать это в течение 3 рабочих дней.
После того как принимающая медицинская организация получит Ваше направление и пакет документов, она должна оформить талон на оказание высокотехнологичной медицинской помощи.
Если необходимая медпомощь не предусмотрена ОМС
Направление лечащего врача и пакет документов нужно представить в комиссию органа исполнительной власти субъекта Российской Федерации в сфере здравоохранения по отбору пациентов для оказания ВМП. Это может сделать как сам пациент, так и направляющая медицинская организация. В случае если отправлять документы будет медицинская организация, она обязана сделать это в течение 3 рабочих дней.
После того как соответствующая комиссия органа исполнительной власти субъекта Российской Федерации в сфере здравоохранения получит Ваше направление и пакет документов, она должна оформить талон на оказание ВМП, к которому будут прикреплены:
- комплект документов;
- заключение комиссии по отбору пациентов для оказания высокотехнологичной медицинской помощи.
Комиссия выносит решение о наличии (об отсутствии) медицинских показаний или наличии медицинских противопоказаний для госпитализации, планируемой дате госпитализации, о необходимости проведения дополнительного обследования, о наличии медицинских противопоказаний для госпитализации пациента в медицинскую организацию в срок, не превышающий семи рабочих дней со дня оформления на пациента Талона на оказание ВМП (если документы пересылаются почтой или средствами электронной связи), а при очной консультации пациента – не более трех рабочих дней (за исключением случаев оказания скорой, в том числе скорой специализированной, медицинской помощи).
При наличии медицинских показаний, Комиссия назначает дату госпитализации больного.
Если Комиссия считает невозможным оказание ВМП данному пациенту, к заключению прилагаются рекомендации по дальнейшему наблюдению и (или) лечению пациента по профилю его заболевания. Если для вынесения обоснованного решения необходимы дополнительные обследования — они могут быть выполнены амбулаторно.
Выписка из протокола Комиссии, в течение пяти рабочих дней (не позднее срока планируемой госпитализации) отсылается посредством специализированной информационной системы, почтовой и (или) электронной связи в направляющую медицинскую организацию и (или) в орган исполнительной власти субъекта Российской Федерации в сфере здравоохранения, который оформил Талон на оказание ВМП, а также выдается на руки пациенту (его законному представителю) по письменному заявлению или направляется пациенту (его законному представителю) посредством почтовой и (или) электронной связи.
В случае наличия медицинских противопоказаний для госпитализации пациента в ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, отказ в госпитализации отмечается соответствующей записью в Талоне на оказание ВМП.
Как получить решение комиссии нашего Учреждения при самостоятельном обращении?
Пациент в день обращения оформляет амбулаторную карту в Регистратуре «НМИЦ онкологии им. Н.Н. Блохина» (первичное обращение при отсутствии направления по форме №057 осуществляется на платной основе). После очной консультации, при наличии необходимого перечня исследований, оформляется врачебное заключение. Затем заключение рассматривается Комиссией по госпитализации с вынесением соответствующего решения (оформляется протоколом). При отсутствии необходимых исследований пациент может их выполнить амбулаторно в «НМИЦ онкологии им. Н.Н. Блохина» или по месту жительства.
Что такое ожирение и чем оно опасно
Ожирение – хроническое заболевание, характеризующееся избыточным накоплением в организме жировой ткани. Причиной развития ожирения могут быть эндокринные, гипоталамические нарушения, резкое ограничение физической активности без коррекции привычного питания. Но чаще всего, причиной ожирения является систематическое переедание.
Ожирение и избыточный вес – не только эстетическая проблема. Накопление жировой массы в организме является фактором риска многих серьезных заболеваний сердечно-сосудистой системы, сахарного диабета второго типа, заболеваний печени и желчного пузыря, опорно-двигательного аппарата и других. Эти заболевания встречаются при ожирении в 6-9 раз чаще, чем у лиц того же пола и возраста, не имеющих лишнего веса.
Продолжительность жизни больных с ожирением на 10-12 лет короче, чем у их сверстников с нормальной массой тела. Чем больше жира накапливается в организме, тем более выражены нарушения в обмене веществ, тем чаще наблюдаются сопутствующие заболевания.
Хотим сразу предостеречь от попытки избавиться от лишних килограммов при помощи диет, которые так щедро предлагает интернет-сообщество. Многие из них не только бесполезны, но и вредны и могут приводить к ухудшению общего состояния здоровья.
Кто может получить квоту на бариатрию?
Однако получить квоту смогут не все люди с ожирением. Государство установило четкие критерии претендентов на операции по гос программе. Этих условий всего три:
- ИМТ выше 50 (тяжелое морбидное ожирение).
- Декомпенсированный сахарный диабет 2 типа.
- Еще одно проявление метаболического синдрома (гипертония, сердечно-сосудистые заболевания и др.).
Особенности бариатрических операций

Бариатрическая хирургия – это лечение тяжелой стадии ожирения и метаболических нарушений путем уменьшения объема желудка и кишечника. Пациент начинает меньше есть, его перестает мучить чувство голода, поэтому он худеет. Это прекрасная возможность обрести стройную фигуру тем, кому не помогают физические нагрузки и диеты. Однако косметическая хирургия платная, а это означает, что за такое похудение придется выложить немалую сумму.
Но огорчаться не стоит. С 2019 года программа ОМС была дополнена новой позицией – бариатрической операцией. Но за нее могут не платить лишь пациенты, имеющие медицинские показания. Это люди с сахарным диабетом 2 типа и с морбидным ожирением, когда индекс массы тела превышает показатель 40. Для таких пациентов бариатрическая операция является единственным способом улучшить состояние здоровья.
Как получить направление на операцию по ОМС
Стоит сразу сказать, что путь к бесплатной операции может быть долгим. От бюрократических процедур никуда не деться. Чтобы по страховке сделали операцию, нужно направление от лечащего врача и талон на хирургическое вмешательство.
Важно! Необходимо быть готовым к тому, что от момента постановки диагноза, при котором показана хирургия, до самого лечения может пройти около 6 месяцев. Если пациент хочет ускорить этот процесс, то ему придется оплачивать из своего кармана.
Пошаговая инструкция, как сделать бесплатную операцию по полису ОМС:
- Посетить больницу. Необходимо обратиться в свою клинику по месту регистрации к участковому терапевту или узкопрофильному специалисту. После осмотра врач должен выдать направление на обследование.
- Пройти диагностику. Сдача анализов просто необходима для подтверждения диагноза. Результаты обследования могут повлиять на скорость проведения оперативного вмешательства. Собрав все бумаги, пациент должен обратиться к лечащему врачу, будет собрана комиссия.
- Получить разрешительную документацию на операцию. Отборочная комиссия собирается в назначенный день, от ее решения зависит, сделают операцию бесплатно по ОМС или нет. Как получить направление? Если решение комиссии будет положительным, то пациенту выдается направление на госпитализацию в больницу. Его можно забрать у лечащего врача.
- Снова обследоваться. После того, как больной ляжет в стационар, он должен сдать все анализы. Это подготовительный этап перед операцией. Если анализы будут плохие, то потребуется время для улучшения состояния здоровья, вмешательство будет отсрочено.
- Пройти оперативное лечение, а затем курс реабилитации (иногда он не требуется).
Направление или талон на операцию является допуском к бесплатной хирургии. В нем указана дата операции и клиника, в которую нужно обращаться.
Для получения талона необходимо предоставить такие документы:
- выписку из медицинской карты, результаты обследования;
- выписку из протокола врачебной комиссии (направление);
- полис ОМС;
- СНИЛС;
- паспорт человека;
- заявление о готовности пациента к оперативному лечению.
Если у человека есть пенсионное удостоверение, документы, подтверждающие его инвалидность, либо другая важная документация, то ее нужно предоставить.
Чтобы получить квоту на бариатрическую операцию нужно:
- Прийти к эндокринологу по месту жительства и получить направление на обследование (форма 057/у-04). Направление выдается только, если пациент соответствует вышеуказанным параметрам.
- Необходимо подать заявление в Эндокринологический научный центр РАМН.
- Дождаться своей очереди на обследование в этом центре.
- Полученные результаты и документы подать в Минздрав РФ.
- Дождаться одобрения квоты, получить направление на госпитализацию в т или иную клинику.
- Дождаться своей очереди на операцию.
Нужно ли доплачивать за оказание услуг
Проведение хирургического вмешательства по ОМС проводится бесплатно. Оно включает: непосредственное проведение операции, наркоз (при необходимости), расходные материалы, применение специализированного оборудования. Требование учреждения о дополнительной оплате являются не законными. Но пациент самостоятельно финансирует проезд к месту проведения операции и обратно, предоперационное проживание вне пределов медучреждения. Возможность возмездного предоставления дополнительных возможностей допускается в отношении получения услуг, не включенных в перечень системы ОМС, в их числе:
- проведение анонимной диагностики по желанию пациента (исключение ВИЧ);
- манипуляции, проводимые с выездом к пациенту на дом (диагностика, консультация, врачевание), за исключением физической невозможности пациента прибыть для этого в медучреждение;
- диагностика и медицинские процедуры по сексопатологиям;
- логопедические мероприятия взрослого населения;
- прививки за исключением, предусмотренных ОМС;
- после операционные мероприятия, включая санаторное, если они не предусмотрены программой страхования;
- манипуляции косметологического порядка;
- протезирование ротовой полости, за исключением случае, предусмотренных ОМС;
- психологическое сопровождение пациента;
- методические мероприятия по ознакомлению с патронажем, оказанию доврачебной помощи и подобное.
Лечебные учреждения, предоставляющие наряду с бесплатными, возмездные услуги, обязаны проинформировать об их существовании, путём размещения списков и прейскурантов на стендах приемных. Вместе с тем, при решении о госпитализации, пациента знакомят лично о платных возможностях улучшить условия пребывания в стационарном отделении больницы.
Застрахованное лицо вправе обратиться к страховику или ФОМС для уточнения законности истребования дополнительных средств, при нахождении в медучреждении. Оплату определённых услуг и лекарственных препаратов.

Где можно проходить лечение по ОМС

Согласно ФЗ №326, по полису ОМС человек может оперироваться в любой государственной клинике, независимо от места регистрации. Однако пациент не имеет права самостоятельно выбирать клинику, но он может высказать свои пожелания, которые могут быть учтены врачом. Если человек хочет лечиться в какой-то определенной клинике, то стоит сообщить об этом уже на первой консультации, так как не исключена очередь на лечение в этой лечебнице.
Примечание! Необходимо понимать, что количество бесплатных операций ограничено.
Оперативные вмешательства по ОМС финансируются государством. Существует понятие квотирования, то есть, на каждое лечебное учреждение выделяется определенное количество бесплатных операций в рамках обязательного медицинского страхования. Превышение нормы уже не финансируется. Именно поэтому существует очередь, есть лечебницы, в которых нельзя оперироваться, так как квота уже закончилась.
Если все же пациенту будет предоставлена возможность выбора клиники, то, конечно, необходимо выбирать медицинское учреждение из списка, который есть на сайте ТФОМС. Лучше отдавать предпочтение лечебницам с наибольшим количеством положительных отзывов пациентов и лучшими врачами-хирургами. Однако это не все факторы, которые могут повлиять на выбор.
Необходимо учесть следующее:
- Покрытие распространяется лишь на оперативное лечение, иные услуги могут быть платными, поэтому стоит выбрать ту клинику, где они обойдутся дешевле.
- Если срок ожидания в выбранной лечебнице длительный, то лучше оперироваться в менее популярной больнице, но быстрее. За время ожидания могут развиться осложнения.
- Качество операции зависит не только от опытности хирурга, но и от используемого оборудования. В столичных лечебницах есть современное оборудование.
Получится ли сделать операцию бесплатно в коммерческих клиниках
С 2011 года частные медучреждения получили право участвовать в системе обязательного страхования. Сначала желающих обслуживать пациентов по страховому медицинскому полису среди этих клиник было немного, но со временем их количество выросло ввиду конкуренции и осознания перспективности лечения граждан на деньги фонда ОМС.
Таким образом, можно получить бесплатную хирургическую помощь в коммерческой клинике, участвующей в системе обязательного медицинского страхования в вашем регионе (их список есть на сайте территориального фонда ОМС).
Можно идти в любую частную клинику?
Чтобы выбрать медицинскую организацию, в первую очередь, нужно найти список тех, кто работает в системе ОМС. Для этого необходимо зайти на официальный сайт МГФОМС (для регионов на сайт территориального страхового фонда) где размещён список всех лечебных заведений, работающих в системе ОМС. Например, в Москве список состоит из 177 медицинский организаций, из которых частных клиник более 30. Здесь и раскрученные именитые медицинские организации, и малоизвестные клиники. Конечно, не стоит забывать, что услуги, которые предоставит вам платная клиника, будут строго из списка, входящих в ОМС.
Какие нужны документы
Для обращения в частную клинику необходимы:
— паспорт;
— полис ОМС;
— СНИЛС.
Также может понадобиться направление от лечащего врача из обычной государственной поликлиники и выписка о состоянии здоровья, например, если вас направляют на операцию.
Какие услуги оказывают
В целом по полису ОМС можно:
— сдать анализы;
— пройти высокотехнологичные обследования, например, КТ или МРТ, гастроскопию или эндоскопию;
— получить стоматологическую помощь;
— получить помощь в лечении онкологических заболеваний;
— сделать операцию;
— провести процедуру ЭКО.
Есть ли какие-то «подводные камни?»
При обслуживании в платной клинике, главное не нарваться на недобросовестных медицинских работников, которые могут использовать возможность «раскрутить» вас на какое-нибудь ненужное, но платное обследование.
В любом случае, если у вас есть какие-то подозрения, что вам навязывают ненужную услугу или просто выдают услугу, входящую в программу ОМС как платную, незамедлительно звоните в свою страховую компанию (номер написан на полисе ОМС). Такие ситуации сейчас не остаются без внимания.
За что придется доплатить
Обращаясь в частный медцентр, будьте внимательны – не все услуги будут бесплатными даже для тех, кто пришел лечиться по ОМС.
Если у вас нет необходимого направления на специализированную услугу, придется заплатить за консультацию врача из частного медцентра, чтобы его получить.
Частным клиникам выгодно привлекать новых пациентов, предлагая им дополнительные платные услуги. Например, более дорогой обезболивающий препарат или платную консультацию узкого специалиста, которую ОМС не покрывает. Узнайте об этом заранее, позвонив по телефону или посмотрев информацию на сайте клиники.
В чем интерес у платных клиник?
В самом начале действия нового закона об организации медицинской помощи, платные клиники не стремились сотрудничать с государством в плане попадания в систему ОМС. Однако, несколько лет назад ситуация изменилась, рост конкуренции и возможность заполучить ещё одного клиента сделали своё дело. Платные клиники теперь охотнее берут пациентов с полисом ОМС.
Дело в том, что финансирование медицинских организаций происходит путём перечислений из ТФОМС. Перевод осуществляется на основании договора на оказание и оплату медицинской помощи с лечебным учреждением по ОМС и по ценам, которые определены тарифами соответствующего субъекта РФ. То есть фактически, платная медицинская организация, которая входит в список “работающих” в системе ОМС, также получает денежные средства за обслуживание населения, только не по тарифам, которые установлены внутри компании, а по предусмотренным государством.
Например, за приём врача клиники медицинская организация получит денежные средства не от вас напрямую, а через фонд медицинского страхования. Сумма будет отличаться — не 1500, допустим, рублей, а 500 руб. в соответствии с тарифом субъекта РФ.
Что делать при отказе в бесплатном обслуживании
Если по какой-то причине в бесплатном приеме отказывают, нужно жаловаться главврачу платной клиники, ссылаясь на соответствующий федеральный закон.
Также можно обратиться в свою страховую компанию, чтобы уточнить, правомерен ли отказ.
Как сделать операцию по ОМС бесплатно
Если назрела необходимость в операции, следует как можно быстрее собрать документы для госпитализации. Кроме того, нужно определиться с местом оказания хирургической помощи и выбрать кандидатуру оперирующего врача.
Выбрать больницу
При выборе больницы стоит обратить внимание на следующие факторы:
- рейтинг медучреждения, присвоенный региональным органом здравоохранения;
- оснащённость больницы медицинским оборудованием и кадрами;
- время ожидания своей очереди. В крупных городах оно может затянуться на год и более. Кроме того, могут быть и технические препятствия для проведения операции в данном учреждении: ремонт или карантин в отделении, отсутствие в нём мест и т.д.
- стоимость дополнительных мероприятий, не покрываемых страхованием (проезда, проживания сопровождающих лиц и пр.). В этой связи имеет значение удалённость больницы от места жительства пациента;
- возможность послеоперационного ведения больного.
Выбрать врача
Согласно п. 1 ст. 16 Федерального закона от 29 ноября 2010 г. №326-ФЗ каждый застрахованный имеет право на выбор врача путём подачи соответствующего заявления на имя руководителя больницы.
Чтобы определиться с кандидатурой врача, проще всего посетить сайт больницы. Он содержит список докторов по данной специальности. Как правило, там можно найти сведения об их стаже, категории, научных званиях и т.д.
Какие документы нужны
В перечень необходимых для госпитализации документов входят:
- направление на операцию;
- выписка из истории болезни;
- результаты обследований и анализов. Необходимо учитывать, что многие из них актуальны лишь в течение определённого срока;
- паспорт;
- оригинал полиса.
Осложнения после операции по ОМС
Важный момент. В нашем центре хирургии лишнего веса мы даем гарантию эффективности и безопасности бариатрической операции. Поэтому все редкие, но возможные осложнения после бариатрической операции мы берем на себя. Тем более что наш центр также работает в системе ОМС и многое мы можем делать с привлечением государственного медицинского страхования.
Кроме того, в некоторых случаях пациенту требуется не только бариатрическая, но и какая-то другая обще хирургическая операция. Например, удаление желчного пузыря или аппендицита. В таком случае можно провести две операции в одной и определенную часть стоимости бариатрической операции покрывает источник ОМС. Такие случаи обсуждаются индивидуально на консультации с бариатрическим хирургом.
Способы удаления липом
Существует около 10 способов искоренения жировиков. Они почти все основаны на современных технологиях. Соответственно, для проведения операции потребуется дорогостоящее оборудование, а также квалифицированный персонал. Потребуется анестезия, поскольку удаление – это болезненная процедура.
Среди основных способов можно выделить:
- Хирургический – ранее самый распространенный и дешёвый вариант. В этом случае липому просто вырезают скальпелем, а рану обрабатывают и зашивают. Однако не всегда это разрешено, есть много противопоказаний, которые запрещают проводить эту операцию. К тому же после неё остаётся шрам.
- Лазерный – наиболее актуальный метод, который не оставит следов и не заставит пациента терпеть невыносимую боль. Он проводится при помощи специального технологически современного оборудования, которое генерирует мощный луч.
- С помощью радиоволн – ещё более современный и щадящий пациента способ. По принципу действия напоминает лазерный, только период реабилитации в 2 раза меньше – всего 4 дня.
- Электрокоагуляция – менее распространённый вариант. Удаление происходит путём выжигания жировой капсулы электрическим током. После такой процедуры остаётся маленький след, а рана заживает за 2 недели.
- Эндоскопический – метод, который не оставляет на теле никаких следов. Смысл заключается в том, чтобы рядом с жировиком сделать прокол и поместить в него специальное приспособление, которое либо сразу удалит липому, либо будет по частям её отскабливать (в том случае, если она больших размеров).
- Криогенный – самый редкий случай, когда искоренение делается при помощи жидкого азота. Он замораживает образование до тех пор, пока его клетки не омертвеют. Несмотря на то что никакие ткани не удаляют, эта операция болезненная и проводится с использованием местной анестезии.
Какой из способов выбрать, зависит не только от желания пациента. Обычно врачи по результатам обследования рекомендуют технику, которая наиболее подойдёт больному. Однако, по отзывам пациентов, лучше прибегнуть именно к лазерному удалению липомы, поскольку оно не приносит боли и не оставляет следов. К примеру, если жировик на голове или на лице, то такая операция наиболее подходит женщинам, переживающим за внешность.
Если жировик в других местах тела, то можно воспользоваться остальными способами. Они будут отличаться друг от друга также стоимостью.
Преимущества лазерного удаления
 Сейчас наиболее популярным способом удаления жировиков является лазерный метод. Операция проводится при помощи специального оборудования, которое образовывает концентрированный световой луч и выжигает капсулу, при этом не повреждая внешний кожный покров. Ее проведение не требует стационарного лечения. Вся операция займёт не более часа. Кроме того, реабилитация длится всего 5 дней. За это время на теле не останется и следа от липомы, поскольку за этот период всё успевает затянуться.
Сейчас наиболее популярным способом удаления жировиков является лазерный метод. Операция проводится при помощи специального оборудования, которое образовывает концентрированный световой луч и выжигает капсулу, при этом не повреждая внешний кожный покров. Ее проведение не требует стационарного лечения. Вся операция займёт не более часа. Кроме того, реабилитация длится всего 5 дней. За это время на теле не останется и следа от липомы, поскольку за этот период всё успевает затянуться.
Немаловажным фактором является точность луча, которая до нуля снижает риск повредить окружающий кожный покров. Углекислотный лазер одновременно делает несколько функций – формирует более плотную липому, дезинфицирует и обезвреживает её. Несмотря на популярность, этот метод считается радикальным, что позволяет предотвратить образование жировика в его прежнем месте и даёт ещё одно важное преимущество.
Если говорить об осложнениях, то они возникают довольно редко, поскольку вмешательство минимально. Из них наиболее частым является рецидив, который появляется, в том числе и из-за ошибок врачей. Неправильные действия приводят к тому, что на месте старой липомы начинают образовываться новые, дисперсные зародыши. Чтобы такого не произошло, операцию нужно проводить только в проверенных клиниках, о которых есть много хороших отзывов пациентов.
Как проходит операция и послеоперационный период?
В большинстве случаев удаление новообразований кожи может быть выполнено амбулаторно — в стационар ложиться не нужно. Обычно операция продолжается несколько минут. После этого можно отправиться домой и заниматься привычными делами.
В зависимости от размеров образования, после операции на коже остается небольшой, почти незаметный, рубец. Как правило, полное заживление происходит в течение 1–2 недель.
Способы экономить на операции по замене хрусталика
В стоимость оперативного вмешательства входят следующие услуги:
- местная анестезия;
- пребывание в клинике;
- проведение оперативного вмешательства;
- работа хирурга;
- интраокулярная линза.
К первому способу сэкономить на операции относится выбор интраокулярной линзы. Они подразделяются на 2 категории:
- монофокальные – человек будет способен видеть вдалеке, но для ближних предметов понадобятся очки;
- мультифокальные – линзы, способные к аккомодации, то есть человек будет видеть хорошо как вдалеке, так и вблизи.
У монофокальных линз функциональность ниже, поэтому их стоимость становится дешевле. Мультифокальные разновидности обладают способностью к аккомодации, поэтому стоимость процедуры повышается.
Отдельно оплачивается ЭКГ, проверка остроты зрения и лабораторные анализы. На них можно сэкономить, обратившись в поликлинику по прописке. После осмотра глаз врач бесплатно выпишет направление на анализы для обследования у хирурга офтальмолога.
Существуют и другие возможности, при которых можно сэкономить достаточно большое количество денег.
По полису ОМС
Имея полис ОМС, пациент может получить в поликлинике направление на бесплатную процедуру замены хрусталика и имплантацию линзы. В этом случае применяется не факоэмульсификация, а другая разновидность оперативного вмешательства, при которой осуществляется большой разрез на глазном яблоке.
Вместо хрусталика человеку внедряется искусственная отечественная линза, функциональность которой снижена. После завершения процедуры человеку на глаза накладывают швы, которые впоследствии могут препятствовать нормальному функционированию зрения.
Такая операция травматична для человека. По ее завершении он испытывает острую боль, реабилитационный период проходит долго, так как был сделан достаточно большой разрез на глазах.
Из-за снижения функциональность интраокулярной линзы, после проведения операции человеку понадобятся очки, чтобы рассматривать ближние и дальние объекты.
Дополнительно в стоимость полиса входит стационарное наблюдение пациента, питание, предоперационная подготовка, состоящая из инструментальных и лабораторных методов исследования.
Как получить квоту
Чтобы получить квоту на бесплатную факоэмульсификацию катаракты с последующей заменой хрусталика интраокулярной линзой, следует собрать следующие документы:
- полис ОМС, который является обязательным для всех граждан Российской Федерации;
- документ, удостоверяющий личность человека (свидетельство о рождении или паспорт);
- свидетельство о пенсионном страховании.
Для доступа к проведению хирургической операции человеку необходимо собрать данные от следующих анализов:
- общий клинический анализ крови и мочи;
- биохимия крови;
- уровень глюкозы в крови и моче;
- определение резус-фактора и группы крови;
- тестирование на наличие гепатита B и C, ВИЧ-инфекции;
- флюорография;
- электрокардиограмма;
- справки с доступом к операции от офтальмолога, отоларинголога, стоматолога;
- мазок из конъюнктивы глаз для определения бактериальной микрофлоры.
Если все анализы в норме, нет противопоказаний, наличия инфекционно-воспалительных заболеваний в острой фазе, пациенту дают доступ к проведению операции по удалению катаракты и последующим замещением хрусталика интраокулярной линзой. Установка линзы может быть как платной, так и бесплатной.
Получение квоты на операцию в течение короткого времени: возможно ли это?
Процесс оформления квоты на операцию реально ускорить, хоть и сделать это не всегда удается. Люди, которые знакомы со всей этой системой, рекомендуют следующее:
- Указывайте в заявлении конкретную больницу, в которой хотите оперироваться. Разумеется, данное лечебное учреждение должно входить в список государственных клиник, предоставляющих медицинскую помощь подобного плана. Свяжитесь с квотным комитетом больницы и узнайте, есть ли свободные квоты.
- Старайтесь как можно чаще связываться с куратором органа управления, в котором рассматривается вопрос о выделении квоты.
- Предоставьте два пакета документов: один в управление, второй — в квотный комитет клиники.
- Не следует ориентироваться на лучшие больницы города, особенно если Вы проживаете в таких крупных городах, как Санкт-Петербург и Москва.
- Очереди в клиниках могут быть огромными. Некоторые пациенты ждут квоты годами.
- Оплатите процедуру сами, а впоследствии верните всю или часть суммы путем обращения в Министерство здравоохранения. Учтите, что отечественные имплантаты, которые устанавливаются по квоте, дешевле. Вернуть деньги можно будет только за них. Импортные ИОЛ государство не оплачивает.

Перечень офтальмологических услуг и операций, выполняемых бесплатно
В рамках Обязательного Медицинского Страхования все жители Российской Федерации могут получить в Центре диагностики и хирургии глаза следующие офтальмологические услуги и глазные операции бесплатно по полису ОМС:
- Полный комплекс первичного диагностического обследования и консультация врача-офтальмолога или офтальмохирурга при наличии показаний к глазной операции.
- Бесплатное лечение катаракты – удаление катаракты и замена хрусталика с имплантацией интраокулярной линзы (искусственный хрусталик). Обращаем Ваше внимание, что в нашей Клинике бесплатная операция по удалению катаракты проводится по бесшовной технологии методом факоэмульсификации с имплантацией интраокулярной линзы импортного производства.
- Лечение глаукомы, включающее подбор гипотензивного режима и проведение лазерной или микрохирургической операции при неэффективности консервативной терапии
- Бесплатное лечение заболеваний сетчатки согласно утвержденного Фондом Обязательного Медицинского Страхования перечня.
Перечень лиц, которым может быть проведена бесплатная операция на глаза по полису ОМС
- Пенсионеры и ветераны труда;
- Инвалиды I, II, III групп;
- Участники Великой Отечественной Войны и лица, приравненные к ним.
При каких офтальмопатологиях выдается квота на операцию на глазах?
Получить квоту на высокотехнологичное лечение глазного заболевания можно в следующих случаях:
- Воспаления сетчатой и сосудистой оболочек, кисты и новообразования, кровоизлияния в глазах на фоне деструктивных процессов в роговице, хрусталике или стекловидном теле;
- Разрыв или отслойка сетчатки с ее последующей деформацией;
- Врожденная или вторичная глаукома, которая сопровождается различными осложнениями, например, воспалительными процессами;
- Дефекты, которые стали последствиями хирургического вмешательства внутри глазного яблока;
- Опасная травма века, глаза (механическая или химический ожог);
- Доброкачественные и злокачественные опухоли орбиты;
- Врожденные аномалии хрусталика, роговой оболочки, мышечной ткани и других частей глазного яблока;
- Аномалии век, дефекты в структуре слезного аппарата;
- Изменения строения передней камеры глазного яблока, которые вызваны катарактой;
- Вторичная катаракта, ставшая причиной заболеваний сетчатки, сосудистой оболочки, хрусталика.

Порядок получения квот и список заболеваний, на которые распространяется льготное лечение, изменяются. Каждый год могут устанавливаться новые правила. Следует уточнять все эти вопросы у юристов или самому следить за изменениями в законодательстве.
Если подойти к этому вопросу основательно, то получить квоту вполне реально. Однако не стоит рисковать своим здоровьем. Катаракта — очень серьезная патология, которая может навсегда лишить человека зрения. Поэтому лучше потратить немного денег, часть которых затем можно вернуть через соответствующие структуры.
Как можно сэкономить на операции по удалению катаракты?
Расходы на лечение заметно снизятся, если у Вас есть полис добровольного медицинского страхования. Он дает право на бесплатную диагностику и лечение в стационаре. Сама операция также будет бесплатной, но интраокулярная линза оплачивается пациентом. ИОЛ бывают нескольких типов. Сегодня их изготавливают из мягких материалов и напоминают они обычные контактные линзы. ИОЛ еще называют искусственным хрусталиком.
При желании Вы можете оплатить установку асферической, торической или даже мультифокальной линзы.
Она будет компенсировать и соответствующий дефект рефракции, например, астигматизм. Существуют даже интраокулярные линзы с защитой от ультрафиолета. Стоят они дорого, но обеспечивают максимально четкое зрение, которое при катаракте может быть утрачено полностью. Перед тем как принять решение, посетите несколько клиник, чтобы узнать цены на операцию.
Стационар кратковременного пребывания
При возможности проведения хирургического лечения катаракты за один день врач-офтальмолог поликлиники направляет больного в стационар кратковременного пребывания.
Стационар кратковременного пребывания предназначен для проведения хирургических операций и выписки пациента в тот же день. В назначенное время пациент должен прийти в стационар, где его осмотрит врач и убедится, что он готов к операции. Больного разместят в палате и подготовят к процедуре. В стационаре кратковременного пребывания пациент проведет 4-5 часов.
При госпитализации в стационар кратковременного пребывания нужно иметь при себе:
- паспорт;
- полис ОМС;
- направление врача-офтальмолога;
- результаты анализов и исследований;
- СНИЛС.
Реабилитация после операции
Реабилитация после операции по поводу катаракты носит индивидуальный характер, но в среднем занимает один месяц. В это время в домашних условиях пациент принимает препараты, назначенные врачом, ограничивает физические нагрузки.
Вернуться к трудовой деятельности можно через 10-14 дней.
Нужно помнить, что строгое выполнение рекомендаций врача поможет избежать послеоперационных осложнений.
Можно ли сразу сделать операцию на обоих глазах
Хирургическое лечение катаракты в обязательном порядке проводится только на одном глазу. Риск осложнений слишком высок, поэтому офтальмологи рекомендуют оперировать второй глаз не раньше чем через месяц после первой операции.
Нужны ли дополнительные затраты на операцию
Операция по поводу катаракты, проводимая в рамках полиса ОМС, бесплатна.
Также бесплатно предоставляются интраокулярные линзы для имплантации, которые закупаются медицинскими организациями. Их линейка достаточно разнообразна, все линзы имеют сертификат качества.
По желанию пациент может приобрести линзу самостоятельно по согласовании с врачом.
В каких случаях проводят удаление варикоза по полису ОМС
Пройти лечение варикозной болезни по полису ОМС могут пациенты, получившие направление на удаление варикоза у флеболога или хирурга. Квота предоставляется в медицинских учреждениях по месту жительства.
После подтверждения диагноза пациенту нужно пройти обследование, чтобы исключить противопоказания к удалению вен по ОМС:
- плохая свертываемость крови;
- трофические язвы, тромбы в глубоких венах нижних конечностей;
- заболевания сердца, сосудов, диабет в обостренной форме;
- прием кроверазжижающих лекарств;
- неготовность к выполнению упражнений для восстановления после удаления пораженных сосудов.
После обследования нужно еще раз посетить флеболога, который отправит запрос врачебной комиссии на предоставление бесплатных медицинских услуг по страховому полису. В случае одобрительного решения пациента записывают в общую очередь на бесплатную операцию по ОМС. В среднем время ожидания составляет 2-3 недели, если лечение проводится в плановом порядке.
Необходимые документы
Чтобы получить бесплатную врачебную помощь, пациенту нужно иметь:
- документ об обязательном медицинском страховании, если запланировано удаление варикоза по полису ОМС;
- паспорт гражданина РФ;
- СНИЛС;
- результаты обследования по месту проживания (иногородним пациентам в поликлинике по месту прикрепления необходимо дополнительно получить направление по форме 057У на госпитализацию);
- направление от флеболога или хирурга, заверенное личной печатью врача, штампом поликлиники по месту проживания, подписью заведующего клиникой.
Полис ОМС должен быть закреплен за поликлиникой, где обслуживается больной.
Виды операций, проводимых на льготных условиях
Флеболог назначает операцию, финансирование которой покроет полис ОМС, по показаниям:
- обширный варикоз;
- расширение глубоких и подкожных вен;
- быстрая утомляемость и боль при варикозе нижних конечностей;
- нарушенный отток крови, который сопровождается отечностью, тяжестью;
- осложненная варикозная болезнь, требующая экстренного удаления пораженных венозных участков.
По полису ОМС выполняют удаление расширенных вен 2-я способами:
| Флебэктомия | Удаляют варикоз под спинальной анестезией. Во время операции иссекаются пораженные участки вен. Длительность процедуры составляет 1-3 часа. После лечения пациент остается в стационаре под наблюдением 2-3 суток. Швы снимают спустя 1,5 недели. |
| Эндовазальная лазерная коагуляция вен | Лечат варикоз в стационаре больницы. Больному делают местную анестезию, эффект которой проходит за 30-40 минут. Через 1-2 часа после операции уже можно ходить. Все видимые следы вмешательства полностью проходят за 2-4 недели. |
Удаление варикоза по квоте оправдано, если ожидание очереди на операцию не угрожает состоянию пациента. Страховой полис покрывает все расходы на лечение, включая анестезию и препараты, помогающие восстановиться после хирургического вмешательства.
Что делать, если отказали
Нужно помнить, что незаконный отказ – прямое нарушение прав пациента. В случае неправомерных действий нужно обратиться в офис страховщика с официальной жалобой. Страховая компания сориентирует клиента по дальнейшим действиям и поможет урегулировать конфликт с клиникой. Встречаются и серьезные случаи неправомерного отказа, когда дело решает суд.
Венозную патологию важно лечить вовремя. Современное оборудование и щадящие методы лечения сокращают риски до минимума.
Что делать, если отказывают в лечении при наличии полиса?
Если вам отказали в назначении на операцию, уточните у страховщика, выдавшего вам полис, законно ли это. Если диагностированная вам болезнь входит в перечень, утверждённый Постановлением Правительства № 1506, вас должны прооперировать бесплатно.
Вы можете направить жалобу:
- главврачу больницы, в которой вам отказались выдавать направление;
- страховщику;
- ФОМС (в федеральный или территориальный фонд);
- Росздравнадзор.
Вы также можете обратиться в судебную инстанцию. В этом случае лучше заручиться поддержкой юриста.
При подаче жалобы или иска в суд необходимо приобщить документы, подтверждающие нарушение ваших прав. Речь идёт о медицинском заключении, выписке из истории болезни, чеках и другой документации.
Какие процедуры точно нельзя получить бесплатно
Гражданин России, имеющий полис обязательного медицинского страхования, не сможет на денежные средства государства:
- пройти обследование без назначения лечащего врача;
- установить зубные протезы;
- воспользоваться услугами косметолога;
- без особых показаний проходить лечение на дому;
- ставить прививки, не входящие в государственную программу;
- обращаться к гомеопатам и народным целителям;
- приобретать лекарственные средства или аппараты медицинского назначения, не проходя лечение в стационаре;
- проводить экспертизы или судебные освидетельствования;
- отправляться на лечение в санатории (исключения: больные пенсионеры и дети);
- требовать перевода в палату повышенной комфортности;
- получать, лежа в больнице, индивидуальный уход или особое питание;
- требовать установки телевизора в стандартную палату.
Иногда медицинские учреждения требует оплату услуг, не попавших в список выше. В большинстве случаев их действия считаются неправомерными.
Для уточнения информации позвоните в свою страховую компанию и проконсультируйтесь с агентом о законности требование работников больницы.
Восстановление после операции
После перенесенного хирургического вмешательства пациент в ряде случаев может рассчитывать на безвозмездную реабилитацию, в том числе на пребывание в санатории.
Санаторно-курортное лечение
Для оформления путёвки необходимо обратиться в свою поликлинику к лечащему врачу. Лучше всего, если в выписке из стационара будет указано на необходимость такого лечения. При отсутствии указания врач направляет больного на дополнительные обследования. Если их результаты выявят необходимость реабилитации, пациенту оформляется путёвка в санаторно-курортное учреждение.
Что делать, если отказывают в санаторно-курортном лечении
Отказ в реабилитации получат лица, у которых выявлены:
- венерические заболевания;
- неспособность к самообслуживанию;
- тяжёлая анемия;
- расстройства психики;
- алкоголизм или наркомания;
- необходимость срочного оперативного лечения;
- онкология и некоторые другие заболевания.
Если возникают сомнения в обоснованности отказа, за помощью можно обратиться к страховщику либо в территориальный фонд ОМС, позвонив по телефонам горячей линии или подав соответствующую жалобу.
Заключение
Зачастую хирургические операции требуют огромных затрат. Вместе с тем в современной России даже очень сложную хирургическую помощь можно получить бесплатно по полису ОМС. Для этого достаточно лишь знать свои права и порядок действий, и тогда можно восстановить своё здоровье без серьёзных расходов.
- https://riafan.ru/1341579-operacii-po-polisu-oms-poshagovaya-instrukciya
- https://calmins.com/polis-oms-kratkaya-instrukcziya-po-primeneniyu/
- https://medpravo.su/fond-obyazatelnogo-meditsinskogo-strahovaniya/
- https://www.insur-portal.ru/oms/ffoms
- https://omspolisy.ru/articles/chto-vkhodit-v-oms-v-2021-godu
- https://strahovkaved.ru/oms/kak-sdelat-operaciyu
- https://mystrahovki.ru/oms/operatsiya-po-polisu-oms/
- https://strahovkaweb.ru/zdorovie/operaciya-po-polisu-oms/
- https://www.ronc.ru/meditsina/oms-i-vmp/
- https://www.cnmt.ru/nbz/iyul-2016/put-k-novoj-zhizni.-lechenie-ozhireniya-v-cznmt
- https://bariatria.ru/bariatric-surgery-quota/
- https://GidPoStrahovke.ru/zhizn-i-zdorove/oms/spisok-operatsiy-po-oms.html
- https://restra.net/single-post/obsluzhivayut-li-chastnye-kliniki-po-polisu-oms
- https://riamo.ru/article/414730/kak-lechitsya-po-polisu-oms-v-chastnyh-klinikah-moskvy-i-podmoskovya.xl
- https://zapisatsya.ru/uslugi/dermatologiya/udaleniye-lipom/
- https://medica24.ru/uslugi/udalenie-novoobrazovanij-kozhi
- https://proglazki.ru/katarakta/operatsiya-besplatno/
- https://www.ochkov.net/informaciya/stati/kto-mozhet-poluchit-kvotu-na-operaciyu-po-udaleniyu-katarakty.htm
- http://www.ophthalm.com/content/Besplatnaya_operaciya_na_glaza.html
- https://navigator.mosgorzdrav.ru/instructions/oftalmologiya/katarakta/
- https://omspolisy.ru/articles/udalenie-varikoza-po-polisu-oms
- https://emiclub.ru/lechenie-varikoza-po-oms/